- 乳がん検診(横浜市・自費)
- /
- マンモグラフィ検査
- /
- 超音波検査
- /
- 乳がん
乳がん検診(横浜市・自費)
当院での乳がん検診について
①専門医による検診・・・乳腺外科専門医・放射線科診断専門医による乳がん検診をお受けいただけます。
②婦人科検診同時受診可能・・・乳がん検診と同時に産婦人科医による婦人科検診もお受けいただけます。横浜市子宮がん検診と乳がん検診も同時にお受けいただけます。
③最新の機材・・・診断の精度を高めるためGE社の3Dマンモグラフィ、Philips社の乳腺用超音波診断装置AIBreastなど最新の機器を導入しております。
④各基幹病院との連携・・・精密検査が必要な場合は速やかに当院にて対応、あるいは連携病院へご紹介いたします。
We accept Yokohama City subsidized HPV vaccination vouchers. Residents of Yokohama City can also get subsidized breast cancer checkups (age 40 to 69) and/or cervical cancer screenings(age20-).
横浜市乳がん検診
| 検診の種類 | 受診回数 | 対象者 | 費用 | 検査項目 |
|---|---|---|---|---|
| 乳がん | 2年度に1回 | 40歳以上で職場など 他で受診機会のない女性の方 |
マンモグラフィ検査:680円 | マンモグラフィ検査単独 |
| 視触診+マンモグラフィ検査:1,370円 | 視触診およびマンモグラフィ検査 |
【3Dマンモグラフィ追加無料キャンペーン中】
※年度とは4月1日から3月31日までの期間です。
※ 乳がん検診は視触診が選択制で、マンモグラフィ検査は受診が必須です。視触診とマンモグラフィ検査を別々の医療機関で受けることは可能ですが、マンモグラフィ検査を受けた後に視触診を受診することはできませんのでご注意ください。(なお、マンモグラフィは、撮影日時点で40代は2方向、50歳以上は1方向を撮影します。)
※医師が必要と判断し、より詳細な検査などを、保険による診療としてあわせて行う場合、上記の金額に追加で費用が掛かる場合があります。
※適正な受診間隔(年度内に2回受診した場合など)をあけずに受診した場合は、全額自己負担していただく場合があります。
※検診の結果、「要精密検査」になった場合は、精密検査は保険診療になるため費用負担があります。
費用が免除になる方
※検診を受けた後に費用の免除はできませんのでご注意ください。
以下に当てはまる方は免除対象者になります
- 70歳以上の方(年齢が確認ができるもの(健康保険証など)を検診時にご提示ください)
- 後期高齢者医療制度が適用される方(後期高齢者医療被保険者証を検診時にご提示ください)
- 生活保護世帯の方(休日・夜間等診療依頼証を検診時にご提示ください)
- 中国残留邦人等支援給付制度を適用される方(本人確認書を検診時にご提示ください。)市民税県民税の非課税世帯、均等割のみ課税世帯の方。
クーポン対象者
乳がん検診無料クーポン券対象者
| 年齢 | 生年月日 |
|---|---|
| 40歳 | 昨年度4月2日~今年4月1日 |
※横浜市在住ではない方は横浜市の検診を受診する事はできません。 ※公費適用対象でない方の検診は自費となります ※該当の症状がない方の保険適用はできません。(不正請求となり処罰の対象となります)
自費乳がん検診
| 項目 | 料金 |
|---|---|
| 触診+マンモグラフィー | 7,700円 |
| 触診+マンモグラフィー+3Dマンモグラフィ | 9,900円 |
| 触診+超音波検査 | 6,050円 |
| 触診+マンモグラフィー+超音波検査 | 13,200円 |
| 触診+マンモグラフィー+3Dマンモグラフィー+超音波検査 | 14,300円 |
乳がん検診ご希望の方へ
基本的にマンモグラフィ検査と超音波検査があります。
20~30代の方は乳腺組織が発達しておりますので、マンモグラフィ検査では小さなしこりをみつけにくいという問題点があり、当院では年齢に応じて検診内容をご検討いただくことをおすすめしております。
◆34歳以下では、原則、超音波検査のみをおすすめします。
しかし、下記に該当する場合はマンモグラフィ検査の追加をご検討ください。
・過去にマンモグラフィ検査で異常を指摘されたことがある場合
・血縁者に乳がんになられた方が複数おられる場合
・マンモグラフィ検査の希望がある場合
◆35歳以上では、マンモグラフィと超音波検査の両方がお勧めです。
オプションの3Dマンモグラフィとは
マンモグラフィ撮像の際に角度を変えて複数の方向から乳房を撮影し、3次元的に画像を再構成することで、乳房全体を細かく確認できる検査方法です。50歳以下に多いといわれている高濃度乳房(乳腺組織の密度が高い方)には、ぜひ追加をご検討いただきたいです。
撮像で圧迫される時間は片胸で約10秒増えますが、被ばく量は適正範囲におさまります。
50歳以下の方で下記に該当する場合はぜひ追加をご検討ください。
・高濃度乳房といわれたことがある場合
・腺症や2cm以下の小さなしこりを指摘されたことがある場合
・FAD(局在性非対称組織)でマンモグラフィ検査が「要精査」となったことがある場合
横浜市乳がん検診をお受けになられる前に
現在、日本人女性9人に1人が乳がんに罹患するといわれています。
今まで異常を指摘されたことがない方でも、より安心できる検診のために、できれば超音波検査も一緒に受けられることをおすすめします。
なお、今までにしこりを指摘されたことがある方は、しこりの確認のために超音波検査の追加をご検討ください。
また、検診は同一施設で繰り返しご受診いただくことにより以前の画像との比較が可能になり病変の早期発見につながります。
50歳以上の方へ
横浜市の検診では、50歳以上の方は1方向の撮影のみになりますが、できる限りお胸全体を確認するために、オプションで1方向追加の2方向撮影をおすすめします。
40代の方へ
高濃度乳房(乳腺組織の密度が高い状態)の方が多いといわれています。
高濃度乳房の方は、マンモグラフィ検査のみでは小さなしこりをみつけにくいという問題があります。オプションで3Dマンモグラフィを追加されますと、複数の角度から乳房を撮影してより細かい画像で確認できます。ご希望の際はお申し出ください。
マンモグラフィ検査
マンモグラフィ検査について

マンモグラフィーは乳房を検査台の上にのせて薄く広げ圧迫版で挟んでX線で撮影する検査です。
早期の乳がんのサインである微細な石灰化の描出にすぐれ、触診ではわからない小さなしこりや乳がんの早期発見に有用な検査です。(当院では3Dマンモグラフィを導入しており検査の精度を高めるために追加の撮影のある場合通常のマンモグラフィと撮影方法が異なります。)
撮影は上下からはさむCC法、斜め横からはさむMLO法の2方向、左右の乳房で計4枚が基本のセットです。(横浜市のがん検診では50代以上の方は斜めのみ左右1枚ずつです。追加料金で2方向に変更可能です。)
以下に当てはまる方には担当技師から声をかけさせていただく場合があります
- 検査に支障のあるようなアクセサリー等をつけている方
- 髪の長い方
- 制汗剤を使用している方
以下に当てはまる方はお申し出下さい
- 妊娠または妊娠の疑いのある方
- 豊胸手術をされた方
- ペースメーカーを装着されている方
検査の流れ
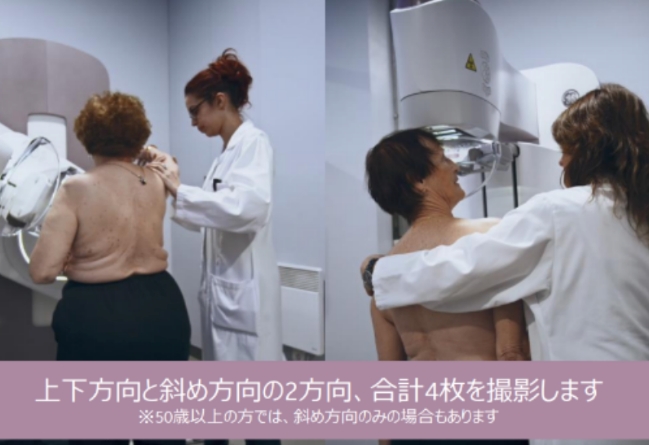
- STEP 01撮影室内にて上半身の衣服を全て脱いでいただきます
- STEP 02装置の正面に立ちます
- STEP 03検査台に乳房をのせます
- STEP 04技師が乳房をできるだけ平らにします
- STEP 05圧迫版で挟み撮影します
- STEP 06左右必要な方向分繰り返します
良い画像を撮るためできるだけ乳房を薄く広げ圧迫する必要があります。
また乳房の厚みを薄くすれば、放射線の被ばく量を少なくすることができます。
精度の高い検査となるようリラックスして技師によるポジショニングにご協力下さい。
乳房を固定して圧迫している時間は数十秒程度、実質検査時間はトータル10分前後です。
当院のマンモグラフィーについて
当院のマンモグラフィーの特徴
- 被爆・痛みの少ない検査
- 3D撮影
- 負担の少ないマンモグラフィ検査のための新しい装置を導入しています。
当院のマンモグラフィー装置はGE社の3Dマンモグラフィー装置Pristinaを導入しております。
痛み軽減のために角に丸みを持たせた 薄くフラットな撮影台デザインになっています。
従来の検査よりも圧迫時間・被ばくともに40%低減されています。
当院のマンモグラフィー装置では3Dマンモグラフィ検査(トモシンセシス)が可能です。
3Dマンモグラフィの撮影では機械が動きながら撮影を行います。通常撮影よりも乳房の中を詳しく見ることができる検査です。
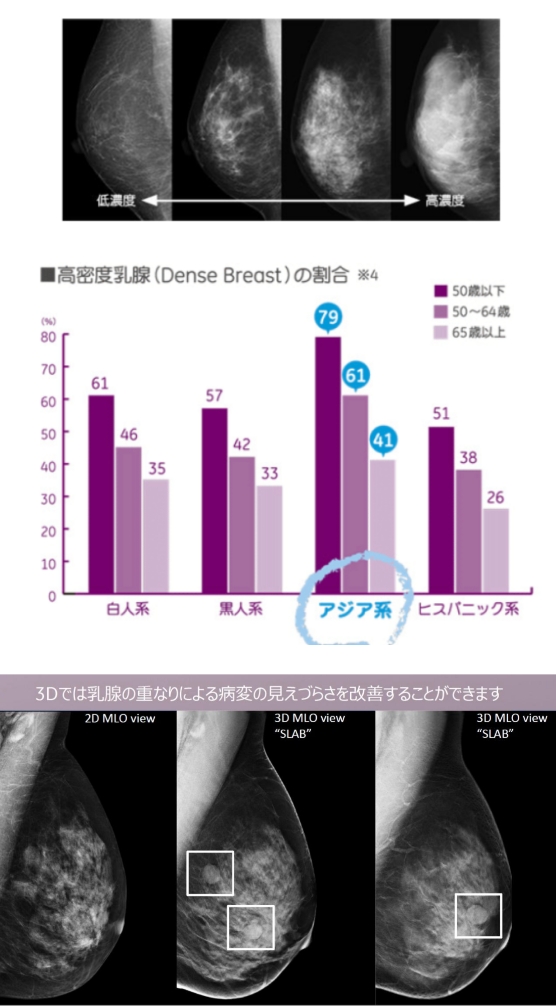
3Dマンモグラフィ検査では乳腺の重なりにより見づらさを改善することができ、2D検査だけでは隠れていた病変を検出しやすくします。
マンモグラフィーQ&A
マンモグラフィーで何がわかるのですか?
ふれてもわからないような小さなしこりや早期の乳がんなどを微細な石灰化として発見することができます。
悪性の病変だけではなく良性のものもみつかります。
検査は痛いのですか?
乳房を挟むときに多少の痛みを伴うことがありますが、精度の高い画像を得るため十分に薄くし圧迫することが大切です。
また月経前に乳房が張りやすい方はより痛みを感じる場合がありますので、月経前を避けてご受診下さい。
超音波検査とどちらがよいのですか?
若年のかたや乳腺の発達した方などはマンモグラフィー検査ではわかりにくい場合があります。
そのような方には3D撮影や超音波検査は有用となります。超音波検査ではしこりの硬さや血流の観察などもできます。
どのくらいの頻度で検査を受ければよいですか?
厚生労働省では40歳以上の方に対して2年に1回のマンモグラフィー受診を推奨していますが、気になる方はぜひ年に1度健診をお受け下さい。
また超音波検査との併用や月に一度の自己検診も有用です。
授乳中でも検査はできますか?
授乳中でも検査はできますが正確な検査とならないことがあります。
自治体によっては受診できないとしているところもありますのでご確認下さい。また超音波検査が有用な場合がありますので、心配なことがあれば医師にご相談ください。
X線による被ばくが心配です。
1回の検査で乳房が受ける放射線量は約0.05ミリシーベルト、一般の人が1年間に受ける自然放射線量は約2.4ミリシーベルトなので50分の1くらいです。
飛行機で東京からニューヨークへ行くときに浴びる自然放射線量と同じくらいといわれています。検査による健康への危険性はほとんどありません。撮影によって早期乳がんが発見できるメリットのほうがはるかに大きいです。
豊胸術を受けた方でも受診できますか?
脂肪注入やヒアルロン酸注入の場合は撮影可能です。
シリコンバッグ等のインプラント挿入後の方は、撮影時の圧迫で破損の可能性などもあるため受けることができません。超音波検査での観察をお勧めします。
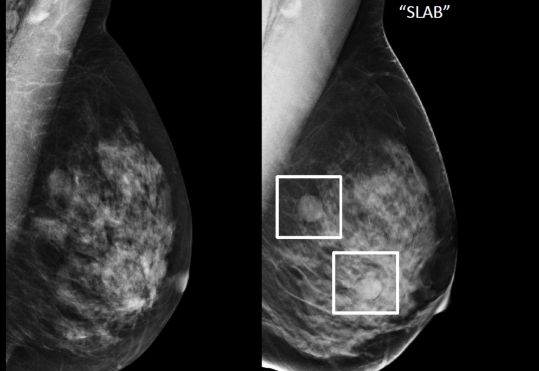
高濃度乳房(デンスブレスト)とはなんですか?
高濃度乳房とは、若い方に多く、乳腺組織が多くマンモグラフィ検査で白く写ってしまうタイプの乳房です。
これ自体は病気ではありませんが、乳腺組織の陰に隠れて病変を見つけにくい傾向にあります。このような場合、3Dマンモグラフィや超音波検査などを併用することで、乳がん等の発見率は向上します。
必ずしも高濃度乳房の方にマンモグラフィが不必要ということではなく、石灰化病変に関してはマンモグラフィが有効です。
当院では3Dマンモグラフィー、超音波検査も受診できますので医師にご相談下さい。
超音波検査
超音波検査(エコー)とは ~マンモグラフィー検査との併用で早期発見率を1.5倍に

超音波を使って体内を見ることのできる検査です。
体の表面にゼリーをぬり、プローブと呼ばれる超音波の出る機械をあて、体内の組織からはね返ってくる信号を画像として映し出します。
放射線による被ばくの心配や痛みもなく体の負担の少ない検査で繰り返し受診することができます。そのため妊娠中でも検査でき、妊婦さんの定期検診にも用いられています。
。
乳房超音波検査では、乳腺内のしこりの有無や大きさ、形状などの観察をします。また、脇の下のリンパ節の腫れなども観察でき、手で触れない数ミリのしこりを見つけることができます。超音波検査は、マンモグラフィーでわかりにくい高濃度乳腺の方に有効なので、併用して検査を行うことがより重要と言えます。腫瘍の硬さや血流の観察もできるうえ、当院ではAI Breast機能搭載の最新のエコー装置を導入しております。
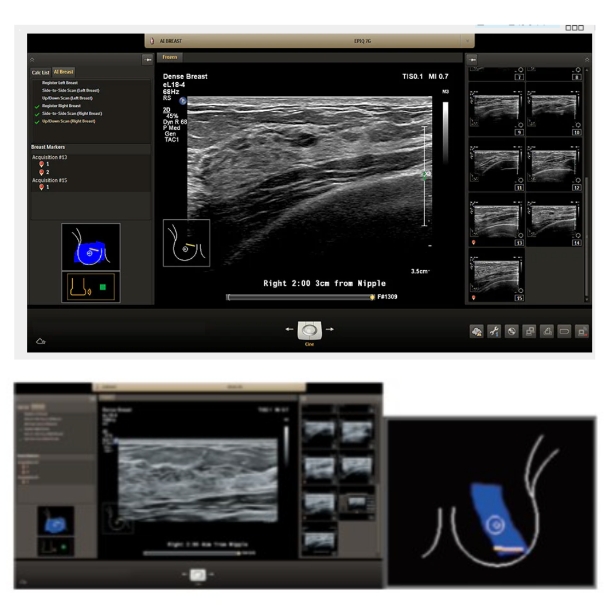
当院の超音波装置 AI Breast
当院に導入しているphilips社 AI Breast超音波装置は、検査時間を短縮し、高品質の画像を撮像することを目的に開発された高性能超音波装置です。マッピング機能がついており確実に乳房の範囲を映しだすこと、血流や腫瘤の硬さなどの描出も可能で見逃しをなくし診断の精度を高めます。
マンモグラフィー検査における高濃度乳房の問題

乳房は主に乳腺と脂肪で構成されますが、乳腺の密度が濃いとマンモグラフィー画像では乳房全体が白く写り、がんも白く写るため、乳腺が多い「高濃度乳房」ではがんを発見しづらくなります。
日本では公共政策として乳がん検診を行っており、40歳以上の女性にマンモグラフィー(乳房エックス線撮影)検査が推奨されているが、その受診者の約40%が高濃度乳房に分類され、特に40代では高濃度乳房の割合が高くなっています。
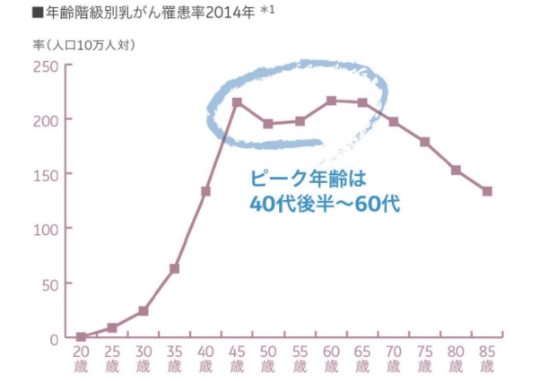
日本人女性の乳がん罹患率は40代後半でピークを迎える特徴があり、この年代への検診方法として乳房超音波診断が非常に有用です。
国の大規模研究では、マンモグラフィーと超音波検査を併用することで早期発見率が1.5倍に高まることが分かりました。
乳がん
日本での乳がん

乳癌は女性のがんの中では最も頻度が高く、日本では増加傾向が続いています。 日本人女性の乳がん罹患数は2020年予測で92,300人となっており、 今や、9人に1人が乳がんになるといわれています。
なかでも35歳から罹患率が増加し特に40代、50代の罹患率が高くなっています。
特に40代後半~50代で発症が増加します。
30代までは、がんの罹患率・死亡率ともに最も低い世代ですが、15歳から39歳までの中、年間2万人ががんの診断を受けており、がんはこの世代の病死の原因の第一位です。
乳がん患者の5%が15歳から30代ですが検診の対象となっていない場合も多くしこりや血性分泌などにご自身が気づいて見つかるケースが多く進行した状態で見つかることが多いとされています。
乳がんの発生要因
乳がんの7割が女性ホルモンのエストロゲンが関係しているため、エストロゲンの分泌が高くなる月経の回数が多い人ほど、乳がんになりやすいといえます。
体内のエストロゲンが多いことや、エストロゲンを含む経口避妊薬の使用、閉経後の長期のホルモン補充療法は、乳がんを発生するリスクを高めることがわかっています。
また、初経年齢が低い、閉経年齢が高い、出産経験がない、初産年齢が高い、授乳経験がない、異型乳管過形成をはじめとする異型を伴う上皮内病変にかかったことがあることなども、乳がんの発生と関連があります。
そのほかに、遺伝子が乳がんの発生要因になっていることもあります。
原因としては、BRCA1、BRCA2という遺伝子の変異による「遺伝性乳がん卵巣がん症候群」が知られていますが、これらの変異があるからといって必ずしも発症するとは限りません。
遺伝性乳がん卵巣がん症候群
乳がんの5%~10%は遺伝が原因と考えられています。
遺伝性の乳がんにもいくつか種類がありますが、現在明らかになっている中で最も多いのが「遺伝性乳がん卵巣がん症候群」です。
遺伝性乳がん卵巣がん症候群とは、BRCA1遺伝子あるいはBRCA2遺伝子という私たち誰もが持っている遺伝子に生まれつき変異がある状態をいいます。英語の頭文字をとってHBOC (Hereditary Breast and Ovarian Cancer) とも呼ばれます。
遺伝性乳がん卵巣がん症候群は
- 乳がん発症リスクが6-12倍
- 若年発症
- 卵巣がん
- 両側乳がん
- 膵臓がん
- 男性乳がん
- 前立腺がん
という特徴があります。
当院では病歴や家族歴より遺伝性の乳がんの可能性が考えられる方で、ご希望のある方に遺伝カウンセリングのある施設へのご紹介をさせていただきます。
遺伝医学などの専門家のいる施設では、遺伝カウンセリングや遺伝学的検査を行うことが可能です。
日本人女性の乳癌予後
がん診療連携拠点病院における2008年診断例の女性乳癌の5年相対生存率(治療でどのくらい命を救えるかの指標)
| 臨床病期 | 例数 | 割合(%) | 相対生存率(%) |
|---|---|---|---|
| 1 | 8292 | 42.7 | 100.0 |
| 2 | 7711 | 39.7 | 95.7 |
| 3 | 2291 | 11.8 | 81.6 |
| 4 | 991 | 5.1 | 35.2 |
| 不明 | 98 | 0.5 | 72.7 |
| 合計 | 19248 | 100.0 | 92.7 |
表からもわかるように早期で発見され早期に治療をすれば乳がんの生存率は非常に高く 検診の意義が非常に高い病気です。 検診により早期に見つかることにより治療が軽くなり、身体的・経済的負担も軽減されることもあります。
どのように乳がん検診を受けていけばよいか?
検診はあくまでも症状のない方のための検査です。
症状のある方は乳腺外科にご相談ください。
個人の乳がんを早く発見し死亡リスクをさげるためには個人に合った乳癌検診を受ける必要と毎月の自己触診(生理がおわったころに)をする必要があります。
乳がん検診にはマンモグラフィ・超音波検査があります。
マンモグラフィは現在、乳がん検診の主体となっている検査です。
しかし、マンモグラフィで乳腺組織の発達している方(高濃度乳房の方)の場合、病変の発見が難しくなってしまうことがあり国際的な問題になっています。高濃度乳房の方は日本人女性の40パーセントに見られ、若い方に多く見られます。
そのような方はマンモグラフィでは病変が見逃されてしまうことがありますが超音波検査を追加すると検診の精度があがることが証明されました。
また、高濃度乳房に限らずマンモグラフィのみでは検出できない乳がんが存在し、このような場合、超音波検査を追加すると検出率があがると結論付けられました。また、3Dマンモグラフィを追加した場合も情報が増え、病変が検出しやすくなることが期待されます。 乳がん検出を高めるためにはマンモグラフィに加え超音波検査が有用です。
超音波検査は被爆もなく若い方への検査にも適しています。
また従来のマンモグラフィに加え3Dマンモグラフィを加えることによってさらに情報を得ることができます。
当院では、個々に最適な撮影方法をご提案させていただきますので、診察時にご相談ください。


ライフスタイルと乳がんの予防・再発予防

日本人を対象とした研究結果では、がん予防には禁煙、節度のある飲酒、バランスの良い食事、運動、適正体重が効果的といわれています。
また、日本では一部データが不足している部分がありますが、乳がんを予防するためには、禁煙、閉経後の肥満を避けるために体重を管理し、食物繊維を摂取し適度な運動を行うことが良いと考えられています。
これらは乳がん診断後の予後をもよくする効果もあるということがわかってきました。
当院ではパーソナルジムや運動トレーナーと連携し運動プログラムをご提供いたします。
ご希望の方はお気軽にお問い合わせください。
横浜市乳がん検診の受診の流れ
横浜市乳がん検診問診票(紙)ご記入

ご記入が完了しましたら受付にお声がけください。
お着替え(受付脇の棚より検診着をとり奥のロッカーにお進み下さい)
*上半身はお下着も含めすべて脱衣した上で検診着をご着用ください。



*ロッカーはご自由にご使用ください(貴重品の管理は各自でお願いいたします)。
*お着替えが完了しましたら受付にお声がけ下さい。
画面ディスプレイと音声で診察室・検査室へお呼び出しを行います。

